Зачастую дерматологам приходится сталкиваться с дефектами, не связанными с кожной патологией. К таким явлениям относится и шишка на стопе, которая создает достаточно серьезную косметическую проблему.
Почему появляется на стопах?
В области стопы могут появляться различные объемные дефекты. Они носят воспалительный (артрит), дегенеративный (остеоартроз), опухолевый или ортопедический характер. Происхождение шишки зачастую связано с нарушением биомеханики стопы и носит название вальгусной деформации большого пальца.
Дефект первого плюснефалангового сустава стопы связан с поперечным плоскостопием и усугубляется при ношении неудобной обуви. Наибольшее значение имеют следующие факторы:
- Высокий каблук.
- Острый носок.
- Малый размер.
Именно из-за этих особенностей вальгусная деформация обычно характерна для женщин, независимо от возраста. Патология развивается на фоне следующих состояний:
- Слабость связочного аппарата.
- Гипермобильность суставов.
- Неврологические нарушения.
- Избыточный вес и ожирение.
- Варикозная болезнь.
- Врожденные дефекты.
- Травмы стопы.
Неправильное расположение большого пальца и давление обуви приводит к воспалению околосуставной сумки (бурсит), поражению хрящевой ткани и увеличению костных наростов. Из-за этого деформация становится еще более заметной.
Вальгусная деформация обусловлена ношением неудобной обуви, что на фоне слабости связок стопы и других факторов приводит к появлению «шишки».
Этапы возникновения патологии
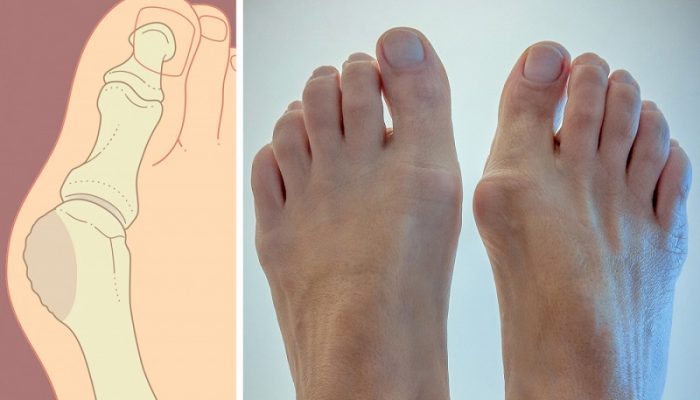
Вальгусная деформация характеризуется увеличением угла между первой и второй плюсневыми костями. В это время большой палец, смещаемый приводящими мышцами, отклоняется кнаружи, а сустав выпячивается в виде «косточки».
Патология развивается постепенно. При прогрессировании дефекта увеличиваются угол между I и II плюсневыми костями, а также величина отведения большого пальца, что отражено в соответствующей классификации:
- Первая – до 12 и менее 25 градусов.
- Вторая – до 18 и более 25 градусов.
- Третья – более 18 и свыше 35 градусов.
Выступающая головка кости, подвергаясь давлению и трению, претерпевает изменения. Над ней образуется воспалительный отек, повышается чувствительность и возникает болезненность. А дистрофические изменения в суставе с поражением хряща описываются картиной артрозо-артрита.
Как выглядит деформация большого пальца?
Клиническая картина деформации состоит из субъективных и объективных признаков. Пациенты жалуются на боли в первом плюснефаланговом суставе, которые усиливаются после длительной ходьбы и уменьшаются в состоянии покоя. В ранней стадии может быть лишь невыраженный дискомфорт в ступне, но позже ощущения усиливаются и становятся практически постоянными.
При осмотре заметна деформация в зоне первого плюснефалангового сустава, кожа над которой становится покрасневшей. Большой палец отклоняется наружу и нередко заходит на соседний, стопа распластана. При пальпации отмечается умеренная болезненность шишки, определяются костные наросты и уплотнение кожи. Движения в пораженном суставе ограничены.
Дополнительная диагностика
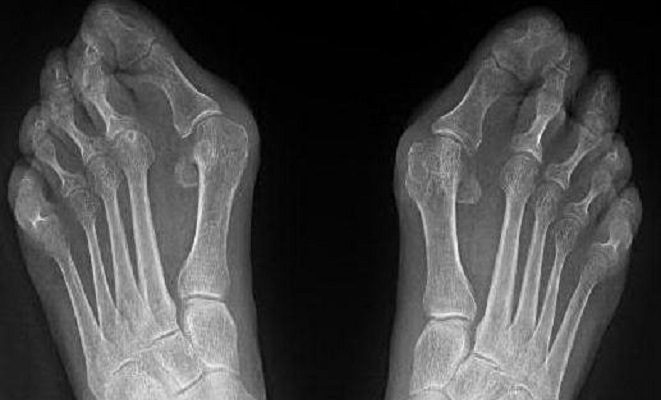
Диагноз устанавливается на основании клинических данных и по результатам дополнительного обследования. Чаще всего назначают рентгенографию стопы, но для более детального изучения может потребоваться томография (компьютерная или магнитно-резонансная). Кроме степени деформации, визуализационные методы позволяют оценить тяжесть сопутствующего артроза (ширина суставной щели, остеофиты, субхондральный остеосклероз).
Выявляют вальгусную деформацию на основании результатов клинического обследования и инструментальной диагностики.
Какой врач лечит?
Обнаружить шишку на стопе может любой врач, к которому пришел пациент с соответствующими жалобами: дерматолог, терапевт, семейный. Однако подобный дефект является показанием для консультации ортопеда-травматолога, который и занимается дальнейшим лечением вальгусной деформации. При необходимости в процесс вовлекается и невропатолог.
Как избавиться от дефекта?
Чтобы вылечить на пальцах шишки, требуется провести комплексную коррекцию. Одним мероприятием или препаратом вряд ли обойдется – пациентам придется запастись терпением и выполнять все рекомендации врача.
Консервативная терапия
Консервативный подход в лечении вальгусной деформации оправдан на ранних стадиях патологии и у пожилых людей. Основная цель подобного лечения – это устранение воспаления, боли и замедление прогрессирования дефекта. Медикаментозная терапия предполагает использование мазей и гелей (Ортофен, Долобене, Фастум), компрессов с Димексидом.
В схемах консервативной коррекции широко применяют физиопроцедуры – УВЧ, индуктотермию, магнитотерапию, озокеритовые аппликации, электро- и фонофорез (гидрокортизон, тримекаин). Пациентам даются и другие рекомендации:
- Снижение веса до оптимальных значений (диета, физические нагрузки).
- Оптимизация нагрузки (исключить длительную ходьбу или стояние, делать упражнения для укрепления связок).
- Ортопедическая коррекция (специальная обувь, стельки, межпальцевые вкладыши).
Консервативные мероприятия не могут ликвидировать саму деформацию, но помогают остановить ее прогрессирование и уменьшить выраженность неприятной симптоматики.
Убрать хирургическим путем
Единственный способ, которым можно удалить шишки на больших пальцах стопы – хирургический. В настоящее время есть множество операций, позволяющих добиться хорошего функционального и косметического результата. Они сводятся к различным вариациям остеотомии:
- Шевронная (V-образная).
- Scarf (Z-образная).
- Основания плюсневой кости.
- Первой фаланги большого пальца.
Костные отломки после перемещения фрагментов фиксируют с помощью винтов. После операции пациенту рекомендуют в течение полутора месяцев носить ортез, избегать чрезмерных нагрузок, чаще придавать ноге возвышенное положение. В период реабилитации показаны ЛФК и массаж стопы.
Исправить деформацию можно лишь хирургическим путем, когда в результате остеотомии кости возвращают в нормальное положение.
Лечение народными средствами дома

Народные средства при вальгусной деформации могут оказать лишь симптоматическую помощь, никак не влияя на расположение костей и наросты. В домашних условиях рекомендуют воспользоваться следующими рецептами:
- Аппликации натертого сырого картофеля и прополиса – 2 раза в сутки.
- Средство из яйца (1 шт.), топленого свиного сала (1 ст. л.) и скипидарной мази – обрабатывают через день.
- Компресс из 3% раствора йода, лимонного сока (1:2) и измельченного Аспирина (2 таблетки) – накладывать в течение 3 дней, после чего сделать недельный перерыв.
От шишек на стопах также применяют натертое хозяйственное мыло, с которым массируют пораженный участок, после чего для снятия отека делают йодную сеточку. Растопленный на водяной бане мед – еще одно простое средство, которое поможет уменьшить воспаление.
Шишка на стопе зачастую оказывается результатом вальгусной деформации первого плюсневого сустава. Возникая в основном у женщин при ношении неудобной обуви, она связана со слабостью связочного аппарата, плоскостопием и другими нарушениями. Дефект становится источником не только эстетического, но и явного физического дискомфорта, требуя полноценной коррекции.