Псориатическая эритродермия – одна из разновидностей псориаза. Встречается крайне редко, но протекает при этом крайне тяжело и требует немедленной врачебной помощи. Важно знать провоцирующие факторы и симптомы, чтобы вовремя начать лечение и избежать возможных осложнений.
Общая информация
Псориатическая эритродермия – хроническая кожная патология (дерматит), развивающаяся на фоне пустулезного псориаза под влиянием определенных провоцирующих факторов. Возникает она не более чем у 2% людей, болеющих псориазом.
Чаще всего от данной патологии страдают мужчины в возрасте старше 50 лет. Появиться болезнь может в любое время года, но чаще всего возникает или обостряется в осенне-зимний период.
Без лечения эритродермия значительно ухудшает качество жизни пациента, приводит к сильному повреждению кожных покровов, выпадению волос, ногтей, может перейти в грибовидный микоз или синдром Сезари.
Эритродермический псориаз требует обязательной госпитализации и незамедлительной терапии, назначенной грамотным врачом дерматовенерологом. Все терапевтические меры подбираются индивидуально в зависимости от степени тяжести заболевания и сопутствующих патологий.
Причины развития недуга
Предпосылки возникновения эритродермического псориаза на данный момент до конца не изучены. Самая значимая роль в его возникновении отводится генетическому фактору, так заболевание передается ребенку от больной матери или отца.
Немаловажную роль играют стрессы, гормональные нарушения и неблагоприятная экологическая обстановка.
К факторам, провоцирующим развитие эритродермии на фоне псориаза, относятся:
- Чрезмерные психоэмоциональные нагрузки, частые переживания, стрессы.
- Вредные привычки (курение, злоупотребление спиртными напитками).
- Нерациональное питание (употребление большого количества жирной, жареной пищи, копченостей, фаст-фуда).
- Механическое воздействие на кожные покровы (давление, трение, ношение тесной одежды из синтетических материалов).
- Облучение (в том числе и избыток ультрафиолета – длительное пребывание под воздействием прямых солнечных лучей, солярий).
- Нарушения графика приема медикаментов (бесконтрольный прием лекарств, их самостоятельная отмена или изменение дозировки, назначенной специалистом).
Также псориатическая эритродермия связана со снижением защитных сил организма и чаще всего возникает у больных с сопутствующими онкологическими патологиями, ВИЧ/СПИДом, тяжелыми хроническими заболеваниями внутренних органов. Крайне редко патология возникает у здоровых людей, которые ранее не страдали псориазом.
Классификация
Эритродермический псориаз врачи-дерматологи разделяют на:
- Первичный. Возникший у здорового человека на фоне полного благополучия.
- Вторичный (появившийся в качестве осложнения псориаза).
По форме выделяют эритродермию:
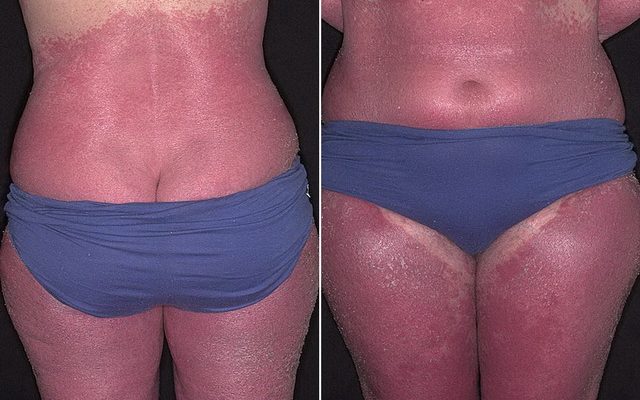
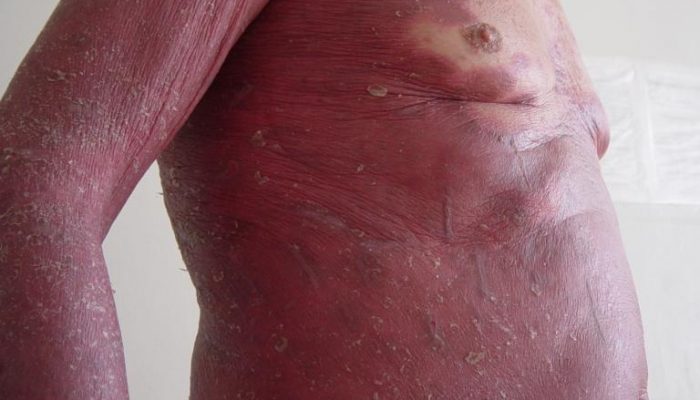
- Генерализованную. Характеризующуюся поражением большей части кожных покровов, появлением на коже ярко-красных шелушащихся пятен.
- Гиперергическую. Проявляющуюся формированием единичных воспалительных очагов, сопровождающихся сильным зудом, шелушением, нарушением общего самочувствия.
- Нагнаивающуюся. При данном варианте заболевания, помимо основных симптомов эритродермии, на коже появляются пустулезные высыпания, очаги нагноения.
Точно определить форму и подобрать подходящую схему терапии может только врач. При таком тяжелом заболевании, как эритродермия, категорически запрещено заниматься самолечением, поскольку это может привести к непоправимым последствиям.
Симптомы и диагностика
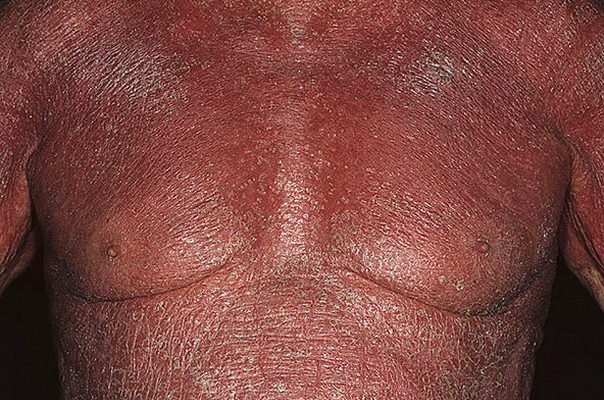
Псориатическая эритродермия возникает остро и быстро прогрессирует, состояние больного ухудшается стремительно в течение нескольких часов.
Основными признаками недуга являются:
- Появления ярко-красных пятен на коже туловища, конечностей, волосистой части головы, реже на лице.
- Сильная сухость, жжение, обильное шелушение кожи.
- Расслоение ногтей, отслоение ногтевых пластинок.
- Ломкость, сухость, выпадение волос.
- Повышение температуры тела.
- Признаки обезвоживания (сухость во рту, жажда, снижением частоты мочеиспусканий).
- Отечность кожных покровов.
- Головные и мышечные боли, ломота в суставах.
- Снижение аппетита, быстрое снижение массы тела.
Во время осмотра врач может обнаружить увеличенные болезненные лимфатические узлы, характерное для псориаза пластинчатое и отрубевидное шелушение кожи. Гистологическая картина соответствует псориазу.
Лечение

Лечение псориатической эритродермии проводится только в условиях стационара. Поскольку при данном заболевании поражается весь кожный покров и пациент становится чувствительным к инфекциям, его обычно помещают в отдельную палату с поддерживаемым оптимальным микроклиматом и прописывают постельный режим.
Курс лечения, рассчитанный в среднем на 3 недели, включает в себя:
- Дезинтоксикационную терапию (инфузии физиологического раствора, раствора Рингера, гемодез).
- Тиосульфат натрия (в качестве дезинтоксикационного и антигистаминного средства).
- Глюкокортикоиды в больших дозировках.
- ПУВА-терапию псориаза, АУФОК-терапию, плазмаферез, лимфацитафарез, гемосорбцию.
- Седативные препараты.
- Витаминотерапию и минералы (витамины группы В, С, а также цинк и селен).
- Наружные смягчающие средства (эмоленты), охлаждающие повязки, антигистаминные кремы, которые используются с целью уменьшения зуда.
Для профилактики эритродермии при псориазе рекомендуется придерживаться рационального питания, соблюдать правила личной гигиены (специальный уход за кожей, отказ от ношения синтетической одежды), избегать чрезмерных физических и психоэмоциональных нагрузок.
Особенно важно регулярно обследоваться у врача-дерматовенеролога, проходить профилактические осмотры и тщательно следовать назначенной врачом схеме лечения.