Атопический дерматит является распространенным заболеванием, на долю которого приходится половина случаев в общей структуре аллергической патологии с тенденцией к дальнейшему увеличению. Понять суть болезни можно лишь при рассмотрении причин и механизмов, участвующих в ее развитии. Поэтому при атопическом дерматите этиология и патогенез заслуживают пристального внимания.
Предрасполагающие факторы
Причины и условия, способствующие развитию болезни, рассматриваются в рамках раздела медицины, известного как этиология. Атопический дерматит возникает на фоне повышенной чувствительности организма к различным аллергенам, окружающим человека в повседневной жизни. Ими становятся следующие:
- Пищевые (яйца, морепродукты, орехи, цитрусовые, клубника).
- Растительные (пыльца, пух).
- Животные (шерсть, перья, клещи, укусы насекомых).
- Бытовые (пыль).
- Химические (моющие средства, синтетические ткани).
- Лекарственные (практически любые медикаменты).
Это вещества, которые становятся сенсибилизаторами и запускают развитие в организме патологических процессов. Все это происходит на фоне предрасположенности к такому типу реакций, которая формируется на генетическом уровне. При семейном анамнезе заболевания у обоих родителей риск дерматита у ребенка находится на уровне 60–80%, если же кожное поражение было у одного из них, то вероятность наследственно обусловленного заболевания снижается до 40%. Однако и без явных семейных случаев
Кроме того, в развитии атопического дерматита отмечается роль и других этиологических факторов эндогенной природы:
- Гельминтозов.
- Гормональных и обменных сбоев.
- Нейроэндокринной патологии.
- Расстройств пищеварения.
- Интоксикаций.
- Стрессовых состояний.
Заболевание возникает чаще всего уже в раннем детском возрасте, в условиях экссудативно-катарального диатеза, нарушений питания, экзематозных процессов. Они, наряду с генетической предрасположенностью, формируют предпосылки для атопического дерматита. Поэтому такие состояния нуждаются в своевременном выявлении у ребенка и полноценной коррекции, что позволит снизить риск развития болезни.
Выявление причин и факторов, способствующих развитию аллергического дерматоза – это основной аспект в его устранении. А значит, вопросам этиологии атопического дерматита следует уделять должное внимание.
Механизмы развития
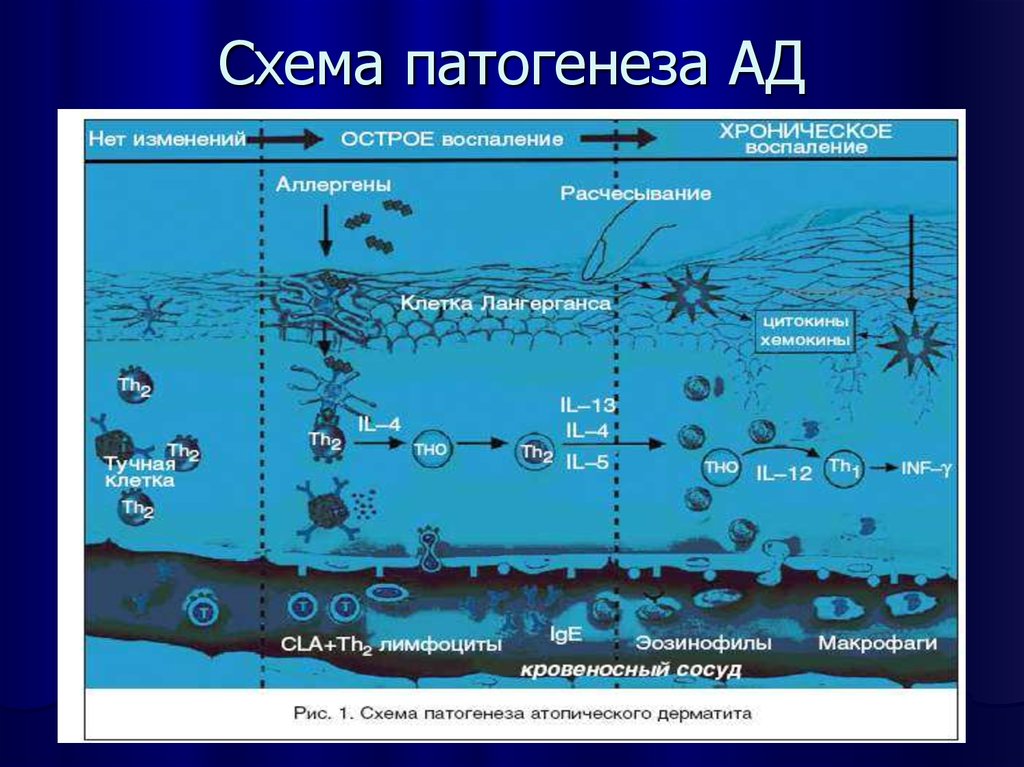
Патогенезом называют раздел медицинской науки, изучающий механизмы, по которым идет развитие болезни. Основополагающее значение при атопическом дерматите имеют иммунопатологические процессы. Аллерген провоцирует в организме выработку антител (иммуноглобулинов класса E), которые расположены на клетках Лангерганса в коже. Последних у пациентов с рассматриваемым дерматозом значительно больше, чем обычно.
Клетки Лангерганса представляют собой тканевые макрофаги, которые после поглощения и расщепления антигена презентируют его лимфоцитарному звену. Далее происходит активация T-хелперов, которые вырабатывают цитокины (особенно ИЛ-4). Следующим этапом иммунного механизма идет сенсибилизация B-лимфоцитов, преобразующихся в плазматические клетки. Именно они и синтезируют специфические иммуноглобулины (антитела к аллергену), которые откладываются на клеточной мембране. При повторном контакте с аллергеном происходит дегрануляция тучных клеток и выделение из них биологических веществ (гистамин, простагландины, лейкотриены, кинины), инициирующих повышение сосудистой проницаемости и воспалительные реакции. В эту фазу наблюдаются покраснение кожи, отечность и зуд.
Выделение факторов хемотаксиса и интерлейкинов (ИЛ-5, 6,  стимулирует проникновение в патологический очаг макрофагов, нейтрофилов и эозинофилов (включая длительно живущие виды). Это становится определяющим фактором в хронизации дерматоза. А в ответ на длительный воспалительный процесс в организме уже вырабатываются иммуноглобулины G.
стимулирует проникновение в патологический очаг макрофагов, нейтрофилов и эозинофилов (включая длительно живущие виды). Это становится определяющим фактором в хронизации дерматоза. А в ответ на длительный воспалительный процесс в организме уже вырабатываются иммуноглобулины G.
Патогенез атопического дерматита также характеризуется снижением супрессорной и киллерной активности иммунной системы. Резкое повышение уровней Ig E и Ig G, наряду со снижением уровня антител класса M и A, приводит к развитию кожных инфекций, нередко принимающих тяжелое течение.
В процессе исследований механизмов развития атопического дерматита было выявлено снижение экспрессии DR-антигенов на поверхности моноцитов и B-лимфоцитов, в то время, как T-лимфоциты, наоборот, имеют более плотное расположение подобных молекул. Также определена ассоциация заболевания с определенными антигенами главного комплекса гистосовместимости (A1, A9, A24, B12, B13, D24), по которым можно предполагать о высоком риске развития дерматита у пациента.
Немаловажное значение в появлении патологии отводится эндогенной интоксикации, возникающей из-за ферментопатии пищеварительного тракта. Это ведет к нейроэндокринным нарушениям, дисбалансу в калликреин-кининовой системе и обмене катехоламинов, синтезе защитных антител.
На фоне аллергического воспаления в коже происходит повреждение эпидермиса и водно-жирового слоя. Через кожу увеличивается потеря жидкости, из-за чего она становится пересушенной, усиливаются процессы ороговения (гиперкератоз), появляются шелушение и зуд. А из-за снижения барьерных функций повышается риск вторичного инфицирования.
Изучение патогенеза аллергического дерматоза дает массу важных сведений о развитии и течении болезни, необходимых для понимания сути проблемы.
Этиопатогенез атопического дерматита включает информацию о причинах, факторах возникновения и механизмах, по которым развивается патология. Именно эти аспекты играют определяющую роль в формировании терапевтической стратегии, ведь для избавления от болезни нужно устранить контакт с аллергеном и разорвать иммунопатологические процессы.