УЗИ почек стало стандартным методом визуализации при исследовании почки, потому что оно предлагает отличные анатомические детали, не требует специальной подготовки пациентов, легко доступно и не подвергает пациента воздействию излучения или контрастных агентов. Далее мы расскажем о том, что показывает УЗИ почек.
- Врожденные почечные заболевания
- Ренопаренхиматозные заболевания
- Тубулоинтерстициальные заболевания
Зачем делают УЗИ почек
Ультразвуковое исследование используется для определения места и размера почек и выявления очаговых повреждений, таких как опухоли, кисты и почечные камни. Кроме того, могут быть найдены наличие и уродинамическая значимость гидронефроза. Присутствие заболеваний в лоханках почек также может быть видно из УЗИ.
Заболеваниями, которые не могут быть точно определены на УЗИ почек, являются заболевания с неврологическими нарушениями, такие как:
- гипертензивный нефросклероз,
- диабетическая нефропатия,
- почечный васкулит.
Цветная допплеровская визуализация в опытных руках позволяет надежно обнаруживать и количественно определять стеноз почечной артерии. Ультрасонография также была признана полезной при оценке почек для трансплантации.
Подготовка пациентов
Особенная подготовка пациента (голодание, ветрогонные средства) необходимы редко. Исследование должно выполняться в теплой темной комнате с лежащим на спине пациентом. Для ослабления прямой брюшной мышцы, процедура должна проводиться с поднятым вверх телом на 30° и возможно со слегка согнутыми коленями. Это приведет к более подреберному положению почек, что облегчает исследование.
В редких случаях размещение пациента с левой или с правой стороны может стать необходимым для преодоления плохой визуализации из-за смещения кишечника или для лучшего представления о происхождении почечных артерий.
Выпуклый сканер с частотой 2-5 МГц обычно используется для УЗИ взрослых. Сканеры с более высокими частотами имеют меньшую глубину проникновения, но позволяют лучше визуализировать камни в почках.
Что покажет УЗИ почек в здоровом состоянии
Форма и расположение почек
Почки расположены забрюшинно и сползают на квадратную и поясничную мышцы и во время вдоха и выдоха. Из-за поясничного лордоза нижний полюс обеих почек находится более вентрально, чем верхний полюс. Верхний полюс правой почки пересечен с 12-ым ребром, а верхний полюс левой почки – с 11-ым ребром. Это означает, что правая почка обычно располагается на 1-2 см ниже, чем левая.
Поверхность правой почки находится рядом с нижней границей печени, поэтому печень может использоваться как ультразвуковое окно для нее.
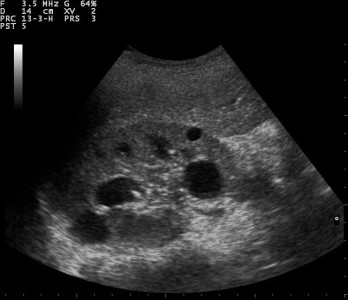
Почки имеют форму фасолин, выпуклых наружу и вогнутых посередине.
Почечная поверхность и капсула
Почки заключены в жировую капсулу, толщина которой варьируется в зависимости от общей конституции пациента. Эта жировая капсула может иметь высокую или низкую эхогенность и может ошибочно приниматься за паренхиму почек у пациентов с усохшими почками. Однако, недостающая мобильность во время вдыхания и выдыхания обычно допускает четкую дифференциацию окружающей жировой ткани и почечной паренхимы.
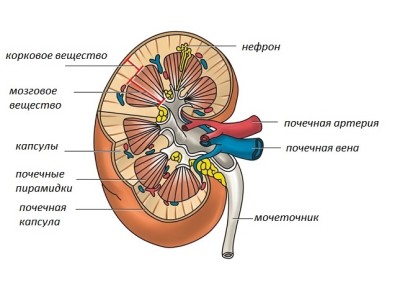
Почки обычно имеют гладкую поверхность, нормальным показателем являются почечные доли. Это оставшиеся признаки локуляции плода и более легко узнаваемые в правой почке. Две почечные доли всегда окружают медуллярную пирамиду.
Почечная паренхима
Неопытный исследователь должен оценить почечную паренхиму только по сравнению со смежной печенью и селезенкой. Нормальная почечная паренхима у детей в возрасте 6 лет и старше и у взрослых должна быть немного менее эхогенной, чем печень и селезенка. Нормальная почечная паренхима от рождения до 6 месяцев немного ярче, чем у печени.
Повышенная эхогенность по сравнению с печенью и селезенкой у взрослых является чувствительным, но неспецифическим признаком болезни почек. Обычную паренхимную ширину 15-25 мм можно измерить наиболее надежно от основания медуллярной пирамиды до поверхности почек. Почечное ядро должно быть видимым при измерении ширины паренхимы, чтобы избежать недооценки.
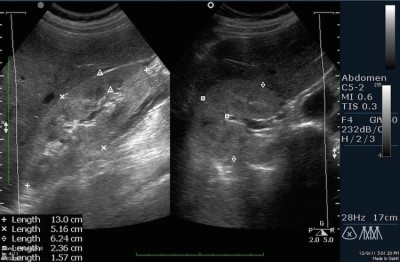
Соотношение ширины вентральной и дорзальной паренхимы к ширине таза должно быть 2: 1. Медуллярные пирамиды обычно менее эхогенные, чем окружающие паренхимы. Колонны Бертини (columnae renales) являются продолжениями почечной паренхимы в почечной лоханке. Левая почка иногда имеет очень широкую паренхиму в медиальной части, называемой селезеночной выемкой или дермальным горбом. Это также является нормальным делом и не должно путаться с почечными массами. Эхогенность в области горба будет такой же, как в окружающей паренхиме.
Почечный синус
Центральная эхогенная часть почки (синус) состоит из таза и чашечек, кровеносных и лимфоидных сосудов и жировой ткани. Нормальный почечный таз не должен быть наполненной жидкостью, за исключением беременных женщин. Эхонегативные области часто связаны с расширенными венами, и это легко увидеть с помощью цветного допплеровского ультразвука.
Уретра расположена дорзально к почечным сосудам, и также не должна быть видимой при нормальных показаниях.
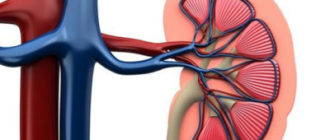
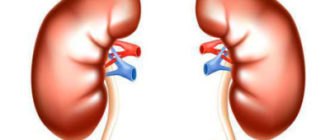
Почечные сосуды
Почечная артерия обычно распространяется внутри почечного синуса или внеполосно в 2-3 сегментарных артерии первого порядка, а эти сегментные артерии 1-го порядка ветвятся еще 2-3 раза в сегментные артерии 2-го и 3-го порядка. При вхождении в паренхиму почек сосуды называются межлокальными артериями. Из них дуговая артерия, расположенная под углом 90°, выходит параллельно поверхности почек и междольковым артериям, которые протекают к почечной капсуле, выходя из дуговых артерий.
Правая почечная вена относительно короткая (4 см) и редко видна с вентрального подхода из-за вышележащей чаши. Левая почечная вена проходит между аортой и верхней брыжеечной артерией и редко может быть зажата между этими двумя сосудами (так называемое явление аорто-мезентериального пинцета).
Что может показать УЗИ почек при заболеваниях
Врожденные почечные заболевания
Почечный агенез или гипоплазия: Односторонняя малая или отсутствующая почка с нормальной архитектурой и эхогенностью. Допплеровские ультразвуковые исследования также показывают нормальные результаты. Контралатеральная почка демонстрирует компенсаторную гипертрофию.
Дистопия почек: обычно маленькая и слабо видна. Расположена между мочевым пузырем и нормальным положением. При пересеченной дистопии обе почки расположены на одной стороне и часто сливаются и, следовательно, расширяются. Часто присутствуют два или более почечных таза. Иногда почки можно найти только с помощью КТ или МРТ.
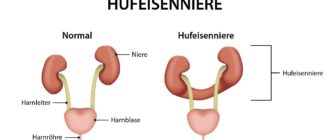
Подковообразная почка: Слияние обоих нижних полюсов почки с паренхимной или соединительным тканевым мостом (перешейком) вентрально к аорте. Здесь слитую часть можно ошибочно принять за расширенный лимфатический узел. Это часто сопровождается пузырно-мочеточниковым рефлюксом, образованием камней и непроходимостью мочевых путей.
Двойная почка: Наиболее частая заболеваемость (0,5-10%). УЗИ В-режима показывает паренхимный мост, который полностью отделяет черепную часть от хвостовой части почки. Часто эти почки увеличены по сравнению с противоположными. Паренхимальный мост можно спутать с гипертрофированными колоннами Бертини. Ультразвуковая эхография не может доказать наличие двойных почек, это можно сделать только путем iv-урограммы.
Ренопаренхиматозные заболевания
Ренопаренхиматозные заболевания можно классифицировать как односторонние или двусторонние заболевания с небольшими или большими почками. Общее правило заключается в том, что маленькие почки говорят о хроническом заболевании почек, а увеличенные или нормальные характеризуют острое и, следовательно, потенциально обратимое заболевание.
Еще одной отличительной особенностью является паренхимная эхогенность. Заболевания почек в целом показывают повышенную эхогенность, однако на ранних стадиях она все еще может быть нормальной. Повышенная эхогенность напрямую коррелирует с гистопатологическими данными, такими как глобальный склероз, трубчатая атрофия, инфильтрация лейкоцитов и количество гиалиновых отливок в громеруле. Сниженная эхогенность коррелирует с величиной интерстициального отека 7,8.
- Диабетическая нефропатия
Диабетическая нефропатия является наиболее частой ренопаренхиматозной болезнью, на которую приходится 40% случаев с почечной недостаточностью. Диабетическая нефропатия почти всегда связана с увеличенными почками. Эхогенность увеличивается с увеличением стадии почечной недостаточности, однако на ранних стадиях заболевания она часто является нормальной. Даже при наличии терминальной почечной недостаточности диабетические почки остаются относительно увеличены по сравнению с почками у пациентов с гломерулонефритом или почечной недостаточностью. Уменьшенная ширина паренхимы или почка с небольшим объемом у пациента с диабетом может намекнуть на наложенный гипертензивный нефросклероз. Почечные рубцы, абсцессы и папиллярный некроз может также возникать при диабетической нефропатии.
- Гломерулонефрит и васкулит
Специфического признака гломерулонефрита на УЗИ нет. В зависимости от степени почечного функционального нарушения почки часто теряют объем и почти всегда показывают повышенную эхогенность, но без почечного рубца.
При остром гломерулонефрите почки увеличены или имеют нормальный размер, паренхима часто имеет повышенную глубину и эхогенность. Значение почечной сегментарной артерии 0,80 или выше является плохим прогностическим знаком.
- Гипертензивный нефросклероз
Гипертензивный нефросклероз часто ассоциируется с малыми и эхо-плотными почками и паренхимой уменьшенной толщины. Индекс почечной резистентности часто выше 0,80, и это плохой прогностический знак.

- Амилоидоз
Увеличенные почки с толстой паренхимой, значительно повышенная эхогенность, кортикомедуллярная дифференцировка, медуллярные пирамиды с низкой эхогенностью и увеличение резистентного индекса почек (>, 0,7-0,8) являются неспецифическими признаками почечного амилоидоза.
- Острая почечная недостаточность
При острой недостаточности почки часто увеличиваются, паренхимная эхогенность увеличена, медуллярные пирамиды имеют низкую эхогенность, а почечный резистентный индекс сильно возрастает. При острой преренальной недостаточности почечная эхогенность и почечная РИ часто являются нормальными.
Тубулоинтерстициальные заболевания
- Пиелонефрит
Редко почечный таз заполнен эхогенным материалом. Как и при всех острых заболеваниях, почки увеличены. Из-за поражения параренальных тканей почечная функция часто нарушается.
Хронический пиелонефрит с нарушенной функцией почек часто ассоциируется с уменьшением почечного объема и почечными рубцами. Шрамы проходят через паренхиму и часто рядом со шрамом возникает пиелоэктазия. Почечная эхогенность увеличивается в виде пятнистой структуры, и теряется кортикомедуллярная дифференциация.
- Папиллярный некроз, папиллярная кальцификация
Обычно кальцинирование с акустическим затенением из-за некротической ткани можно найти на кончике медуллярных пирамид. Возможные основные заболевания включают:
- анальгетическая нефропатия,
- инфекция мочевых путей,
- хроническая обструкция мочевых путей,
- почечный тромбоз вен,
- преренальная почечная недостаточность,
- серповидноклеточная анемия и гемофилия.
Первоначальный знак опухоли медуллярной пирамиды, которая редко обнаруживается с помощью УЗИ. Последовательная папиллярная кальцификация или отслойка сосочка с последовательной обструкцией мочевого тракта позволяет провести ультразвуковую диагностику. Отсоединенные сосочки можно найти как эхогенные структуры с акустической тенью или без нее в почечной лоханке.
- Анальгетическая нефропатия
Почки меньше, чем ожидалось, от степени почечной недостаточности и показывают шрамы как при хроническом пиелонефрите. Симметричные кальцификации на кортико-медуллярной границе, обусловленные папиллярным некрозом, характерны для болезни. Первоначально папиллярный некроз можно рассматривать как гиперэховую область на кончике пирамиды, позже некротические сосочки кальцифицируют, а затем показывают акустическое затенение. Обструкция мочевых путей с гидронефрозом может возникать как осложнение отсоединенного сосочка.