Диабетическая нефропатия – это клинический синдром, который характеризуется cтойкой альбуминурией, прогрессивным снижением скорости клубочковой фильтрации и повышенным артериальным давлением. В настоящее время этот синдром является основной причиной хронического заболевания почек в Европе и Америке. Это также одно из наиболее значительных осложнений для отдельных пациентов с диабетом.
Диабетическая нефропатия – что это такое
При диабетической нефропатии происходит три основных гистологических изменения в клубочках человека:
- Во-первых, развивается мезангиальное расширение из-за гипергликемии.
- Во-вторых, происходит утолщение клубочковой базальной мембраны.
- В-третьих, внутриглавая гипертензия вызывает гломерулярный склероз.
Ключевым изменением при диабетической гломерулопатии является увеличение внеклеточного матрикса. Самая ранняя морфологическая аномалия при диабетической нефропатии – это утолщение клубочковой базальной мембраны (КБМ) и расширение мезангия из-за накопления внеклеточного матрикса.
Иммунофлуоресцентная микроскопия может обнаруживать отложение альбумина, иммуноглобулинов, фибрина и других белков плазмы вдоль КБМ, скорее всего, в результате выделения из кровеносных сосудов. Почечная сосудистая сеть обычно демонстрирует признаки атеросклероза, обычно из-за сопутствующей гиперлипидемии и гипертонического артериосклероза.
Первоначально гломерулы и почки обычно нормальны или увеличены в размерах, что отличает диабетическую нефропатию от большинства других форм хронической почечной недостаточности, где размер почек снижается (за исключением почечного амилоидоза и поликистозной болезни почек).
В дополнение к почечным гемодинамическим изменениям у пациентов с открытой диабетической нефропатией обычно развивается системная гипертензия. Гипертензия является неблагоприятным фактором во всех прогрессирующих почечных заболеваниях и особенно проявляется при диабетической нефропатии. Пагубные последствия гипертонии, вероятно, направлены на сосудистую систему и микроциркуляцию.
Симптомы и диагностика
Диабетическая нефропатия может быть заподозрена у пациентов с сахарным диабетом, имеющего одного или нескольких из следующих симптомов:
- пенистая моча,
- необъяснимая протеинурия,
- диабетическая ретинопатия,
- усталость и отек ноги, вторичный по отношению к гипоальбуминемии (если присутствует нефротический синдром),
- другие связанные расстройства, такие как окклюзионное заболевание периферических сосудов, гипертония или болезнь коронарных артерий.
Как правило, диабетическая нефропатия рассматривается после обычного анализа мочи и скрининга на микроальбуминурию в условиях диабета. Пациенты могут иметь физические результаты, связанные с давним сахарным диабетом, такие как:
- повышенное кровяное давление,
- периферическое сосудистое окклюзионное заболевание (снижение периферических импульсов),
- доказательства диабетической невропатии в виде уменьшенных ощущений и ослабленных сухожильных рефлексов,
- негерметичные кожные язвы или остеомиелит.

Почти у всех пациентов с нефропатией и диабетом 1-го типа проявляются признаки диабетического микрососудистого заболевания, такие как ретинопатия и невропатия. Клиническое обнаружение ретинопатии легкое, и у этих пациентов состояние обычно предшествует началу открытой нефропатии.
Пациенты с диабетом 2-го типа, у которых отмечаются протеинурия и ретинопатия, обычно имеют диабетическую нефропатию, тогда как у тех, у кого нет ретинопатии, часто проявляется недиабетическая болезнь клубочков.
Лечение диабетической нефропатии
Лечение пациентов с диабетической нефропатией включают в себя несколько основных моментов:
- гликемический контроль,
- лечение гипертонии,
- снижение потребления диетической соли,
- ограничение фосфора и калия.
Пациенты с диабетом должны рассмотреть вопрос о сокращении потребления соли, по крайней мере, до менее 5-6 г/сут в соответствии с текущими рекомендациями для населения в целом и могут получить пользу от снижения потребления соли до еще более низких уровней. Уменьшение потребления диетической соли может способствовать медленному прогрессированию диабетической болезни почек.
У людей с сахарным диабетом 1 или 2 типа гипергликемия является основным определяющим фактором развития диабетической нефропатии.

Интенсивная терапия может частично устранить гломерулярную гипертрофию и гиперфильтрацию, задержать развитие микроальбуминурии и стабилизировать или даже обратить вспять микроальбуминурию. Строгий гликемический и метаболический контроль может замедлять прогрессирование прогрессирующего повреждения почек даже после того, как развилась острая протеинурия.
Гликемический контроль и устранение гипертензии
Лекарства для гликемического контроля у людей с диабетом и заболеваниями почек включают:
- Ингибиторы дипептидилпептидазы. Эти агенты включают ситаглиптин, саксаглиптин, лингалиптин и алоглиптин, и они уменьшают разрушение инкретиновых гормонов, таких как глюкагоподобный пептид 1.
- Ингибиторы альфа-глюкозидазы (акарбоза, миглитол) уменьшают распад олигосахаридов и дисахаридов в тонком кишечнике, замедляя абсорбцию глюкозы после еды. Основными побочными эффектами являются вздутие живота, метеоризм и спазмы в животе.
- Амилиновые аналоги. Прамлинтидин – единственный доступный аналог амилина, он предоставляется в виде инъекции вместе с инсулинотерапией во время еды.
В общем, антигипертензивная терапия, независимо от используемого средства, замедляет развитие диабетической гломерулопатии. Она ослабляет скорость снижения функции почек у пациентов с диабетом 1-го типа, гипертонией и протеинурией. Это особенно важно, когда снижение системного артериального давления сопровождается сопутствующим уменьшением давления в клубочковом капилляре.
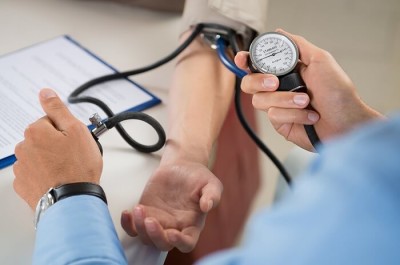
Тщательный контроль артериального давления необходим для предотвращения прогрессирования диабетической нефропатии и других осложнений.
Заместительная почечная терапия
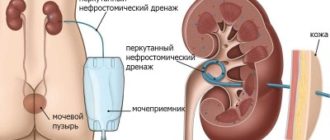
Пациентам с диабетической нефропатией для лечения может быть предложена почечная заместительная терапия. У хронически больных пациентов с диабетом это может быть гораздо более важным, чем у пациентов с почечной недостаточностью, у которых нет диабета.
В целом, диабетические пациенты, которым требуется почечная заместительная терапия, имеют следующие 4 варианта:
- Отказ от дальнейшего лечения уремии, приводящий к постепенному снижению общего состояния здоровья и, в конечном счете, к смерти.
- Перитонеальный диализ.
- Гемодиализ.
- Почечная трансплантация.
Диализная обработка частично отменяет резистентность к инсулину, так что потребности в инсулине часто снижаются. Адекватный контроль гликемии имеет важное значение для предотвращения вызванной гипергликемией жажды, что может привести к перегрузке объема и гиперкалиемии. Необходимо уделять особое внимание оптимизации питания, корректировке анемии, контролю гипертонии и гиперлипидемии, а также изменению связанных с ней факторов риска сердечно-сосудистых заболеваний.
За исключением пациентов с тяжелыми макроангиопатологическими осложнениями, трансплантация почки должна рассматриваться как лечение первой линии, потому что она обеспечивает лучшую степень медицинской реабилитации у пациентов с уремией и диабетом.
Трансплантация почек обычно применяется для более молодых пациентов с диабетом 1 типа. Из-за более высокой смертности от сердечно-сосудистых заболеваний, долгосрочная выживаемость пациентов с диабетом с почечными аллотрансплантатами, безусловно, ниже, чем у пациентов без диабета.
Изменения в питании
Американская диабетическая ассоциация предлагает диеты с различным потреблением энергии (калорийность), в зависимости от пациента. С развитием болезни почек ограничение белка в размере до 0,8-1 г на кг в день может замедлить прогрессирование нефропатии.
Когда развивается нефропатия, диета должна отражать потребность в ограничении фосфора и калия с использованием фосфатных связующих. Снижение употребления соли значительно снижает артериальное давление у людей с диабетом 1 или 2 типа. Сокращение употребления солей может помочь замедлить прогрессирование диабетической нефропатии.