Цирроз печени (МКБ 10 , K74) , заболевание полиэтиологическое. Наиболее часто причина заключается в различных инфекционных и алиментарных факторах, вызывающих сложные патоморфологические изменения.
Виды цирроза печени (МКБ 10 , К74.0-74.6)
Морфологически выделяют четыре основных вида цирроза печени:
- портальный,
- постнекротический,
- билиарный,
- смешанный.
Портальный цирроз печени (МКБ 10 , K74.6)
Портальный цирроз печени встречается наиболее часто, на его долю приходится до 40% всех случаев заболевания. Ведущее место среди этиологических факторов принадлежит нарушению питания, алкоголизму или вследствие болезни Боткина. Чаще встречается у лиц пожилого возраста. При портальном циррозе развиваются фрагментирующие дольки перегородки из соединительной ткани. Фрагменты долек подвергаются изменениям, ведущим к образованию регенераторных узлов величиной от 5 до 10 мм, которые диффузно поражают всю паренхиму печени. В результате гибели печеночных клеток и развития соединительной ткани консистенция органа становится плотной, а увеличение сменяется уменьшением с последующей деформацией органа. Параллельно наступает обструкция портальных вен и изменение портального кровотока на артериальный вследствие развития коллатералей и капилляров внутри фиброзных перегородок.
Постнекротический цирроз печени (МКБ 10 , K74.6)
Постнекротический цирроз печени по различным статистическим данным составляет 5-37% от всех видов циррозов. Возникает как следствие затянувшегося гепатита. Узлы регенерации при этом виде заболевания крупнее, достигают 15-20 мм. Для начальной стадии характерна гепатомегалия. В стадии сформировавшегося постнекротического цирроза намечается тенденция к уменьшению объема печени, преимущественно одной из долей. Поверхность органа грубобугристая, форма ее, в основном, сохранена.
Билиарный цирроз печени (МКБ 10 , K74.3-74.4)
Билиарный цирроз печени составляет 5-10%. В клинике превалируют нарушения желчевыделения и, обусловленная ей, желтуха, имеющая темный оттенок. Выделяют две разновидности заболевания:
- первичный билиарный цирроз (МКБ 10 , K74.3), который развивается вследствие поражения внутрипеченочных желчных путей,
- вторичный билиарный цирроз (МКБ 10 , K74.4), формирующийся на почве сдавливания внепеченочных желчных протоков.
Для обоих видов существенных макроскопических изменений в печени в начальной стадии не наблюдается. В конечной стадии, которая при первичной форме наступает через много лет после начала заболевания, определяются все изменения, характерные для портального цирроза.
Представленное разделение цирроза печени на виды основано на гистологической картине. Макроскопическое исследование препарата печени не позволяет достоверно определить вид цирроза. Тем более, невозможно определить вид методами лучевой диагностики. Наиболее доступным методом лучевой диагностики цирроза печени является УЗИ. Однако, несмотря на высокую чувствительность метода в определении изменений структуры паренхимы, данные, получаемые при УЗИ, также не позволяют делать вывод ни о виде цирроза, ни о количественной оценке степени поражения паренхимы. Особенно низка специфичность метода при начальных фазах развития заболевания.
Диагностика цирроза печени на КТ
Изменения структуры
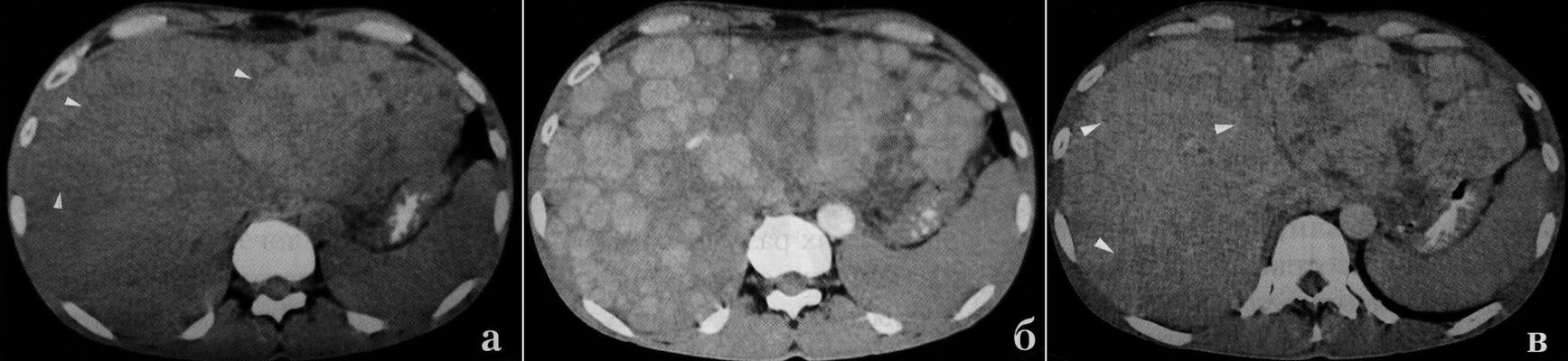
Исходя из морфологической картины, наблюдаемой при циррозе, логично ожидать проявления на компьютерных томограммах изменений структуры паренхимы печени в виде диффузной узловой перестройки. Подобная картина действительно наблюдается, но только в отдельных случаях (20%), когда регенераторные узлы имеют относительно большие размеры (Rummeny Е. описывает регенераторные узлы до 6 см в диаметре) и имеют повышенную плотность вследствие содержания большого количества железа. Тесно располагаясь друг к другу, такие узлы напоминают «булыжную мостовую». При контрастном усилении они отображаются еще лучше, поскольку окружающая фиброзная ткань накапливает контрастное вещество в меньшей степени.
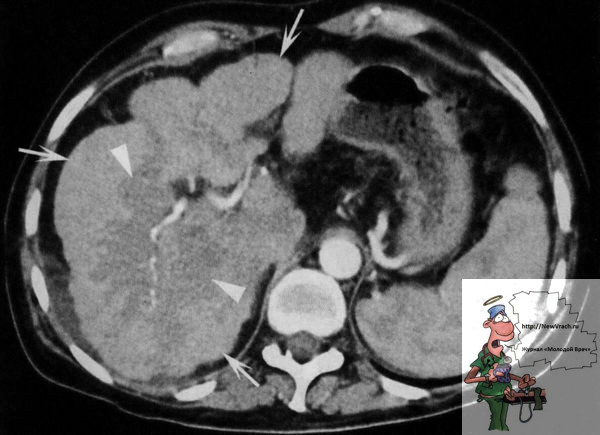
Однако чаще в начальном периоде заболевания структура печени относительно однородная, поскольку на этой стадии цирроза фиброзные тяжи и мелкие регенераторные узлы, их размер от 3 до 10 мм, мало отличаются по плотности от сохраненной паренхимы и их визуализация, как отдельных структур, затруднена. Кроме того, фиброзная ткань и мелкие регенераторные узлы создают своеобразный «шумовой эффект», что влечет различную степень нивелировки сосудистого рисунка печени. По этим причинам паренхима органа при диффузном поражении представляется однородной. Тем не менее, изучая количественные показатели денситометрии, в зависимости от выраженности морфологических изменений можно наблюдать увеличение квадратичного отклонения денситометрического показателя от средней величины и увеличение значений между крайними показателями.
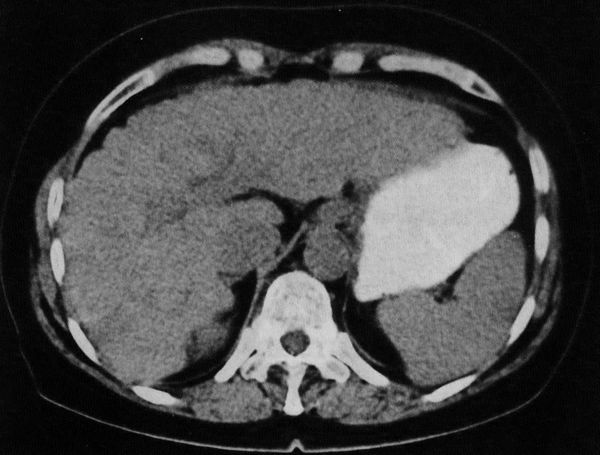
В конечной стадии развития заболевания на компьютерных томограммах наблюдается изменение контура, объема и структуры печени. Однако проявление всех этих признаков на компьютерных томограммах наблюдается не всегда. У большинства пациентов по контуру органа появляется дольчатость. Считается, что дольчатость контура больше характера для цирроза, развившегося вследствие первичного склерозирующего холангита, но все же этот признак не позволяет уверенно установить этиологию цирроза: похожее состояние контура капсулы наблюдаются при различных его формах.
Размеры печени при циррозе
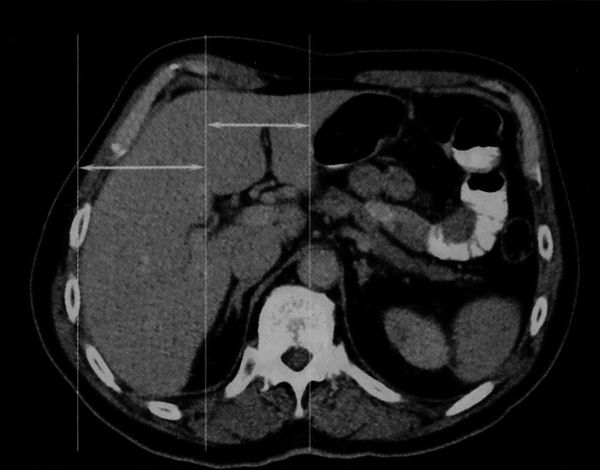
Показательны изменения размеров печени при циррозе. Орган подвергается сегментарной или диффузной атрофии и гипертрофии. Гипертрофии чаще подвергается латеральный сегмент и хвостатая доля. Первичный билиарный цирроз , единственная форма, которая сопровождается диффузной гипертрофией. Редко, но наблюдается и диффузная атрофия. Для измерения размера печени при циррозе W.Р. Harbin предложил использовать индекс отношения ширины хвостатой доли к ширине правой доли. Ширина хвостатой доли измеряется от ее латеральной поверхности до медиального края воротной вены, а ширина правой доли , от латеральной поверхности до медиального края воротной вены (рисунок ниже). Отношение размеров хвостатой доли к правой, равное 0,65 или выше, характерно для цирроза. Чувствительность этого признака 84%, а специфичность , 100%.
Фиброз печени
Приблизительно 25% цирроза проявляется диффузной неоднородностью структуры печени даже при нативном исследовании, что вызвано диффузным фиброзом, жировой дистрофией и гемосидерозом. Фиброз наблюдается чаще.
При КТ можно выделить четыре типа диффузного фиброза:
- очаговый фиброз, который отображается плохо дифференцированными областями гиподенсивных структур,
- фиброз в виде тонких перилобарных гиподенсивных пучков,
- фиброз в виде толстых пучков, сливающихся в поля и окружающих регенераторные узлы,
- фиброз в виде перипортальной муфтообразной гиподенсивности.
Не все указанные виды фиброза отчетливо и постоянно визуализируются при КТ. Лучше остальных форм определяется фиброз в виде толстых пучков, сливной фиброз, который представляет собой обширные зоны замещения паренхимы соединительной тканью обычно клиновидной формы, направленной от ворот печени к периферии, реже , в виде периферической каймы или тотального вовлечения доли или сегмента. Характерным признаком сливного фиброза является втяжение капсулы над измененным участком. Гетерогенность, обусловленная гемосидерозом, при КТ проявляется гиперденсивными изменениями.
Портальная гипертензия при циррозе печени
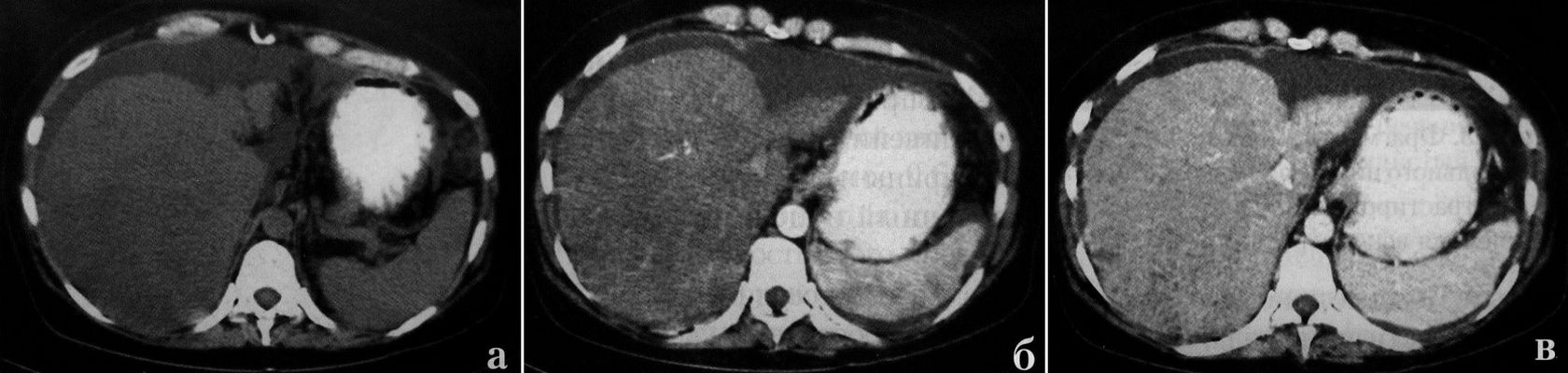
Важным признаков цирроза печени является портальная гипертензия, которая появляется вслед за гепатомегалией. Наиболее ранним симптомом портальной гипертензии считается увеличение селезенки и изменение сосудистого рисунка печени. Размеры селезенки определяются толщиной, шириной и длиной. Толщина и ширина измеряется на уровне ворот селезенки, и эти размеры в норме составляют соответственно 4-6 см и 7-10 см. Длину селезенки можно измерить только при сагиттальной реконструкции изображений между наиболее удаленными точками органа. В норме это расстояние равно 11-15 см. Для определения размеров селезенки иногда применяют значение селезеночного индекса, который определяется произведением линейных размеров толщины, ширины и длины. В норме селезеночный индекс равен 160-440.
Изменения сосудистого рисунка
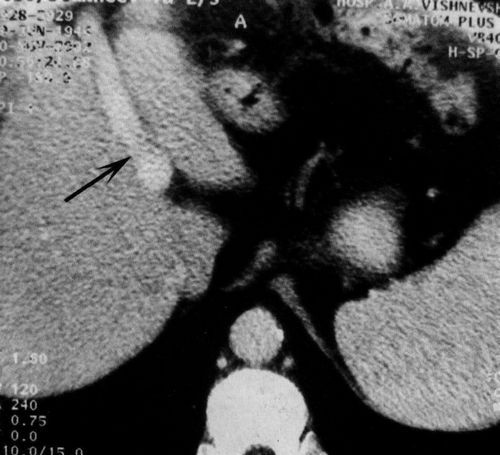
Изменения сосудистого рисунка печени проявляется увеличением диаметра воротной вены более чем на 14 мм, а селезеночной , выше 7 мм. Расширение воротной вены распространяется на главные стволы, которые в центральной части видны достаточно четко, в то время как периферические ветви не визуализируются. Поэтому венозный рисунок представляется обрубленным. Позднее присоединяется расширение портокавальных анастомозов в области пищевода, желудка и реканализация пупочной вены. Кроме того, открываются портокавальные анастомозы, расположенные в забрюшинном пространстве между венами брыжейки и селезенки с одной стороны и венами почки и полунепарной веной с другой. Эти анастомозы обнаруживаются только лучевыми методами визуализации. Нередко возникает необходимость дифференцировать расширенные сосуды от увеличенных лимфатических узлов. В диагностике помогает многоплоскостная реконструкция изображения. В сомнительных случаях можно применять КТ ангиографию или допплеровское картирование. Следует заметить, что увеличение диаметра воротной вены не является постоянным симптомом портальной гипертензии
Существенную помощь в диагностике портальной гипертензии при циррозе печени оказывает контрастное УЗИ сосудов. В норме кровоток по портальной системе идет в одном направлении , от крупных до мелких сосудов. Появление нехарактерного направления кровотока хотя бы в одной из сегментарных ветвей и развитие коллатералей являются патогномоничными признаками портальной гипертензии. Важно, что контрастное усиление при УЗИ позволяет выявить нарушение кровотока уже на уровне мелких ветвей, чем обеспечивается ранняя диагностика заболевания.
При развернутой картине цирроза гемодинамические изменения проявляются снижением кровотока в воротной вене и компенсаторным повышением кровотока в печеночной артерии, что обозначают термином «артеризация печеночного кровоснабжения». На компьютерных томограммах усиление артериального кровотока можно установить, сопоставляя показатели плотности паренхимы печени в разных фазах контрастного усиления. В норме денситометрический показатель паренхимы при наивном исследовании и при исследовании в артериальную фазу контрастного усиления имеет приблизительно одинаковые значения. Его повышение наблюдается только в поздней артериальной фазе, и он интенсивно нарастает в венозной фазе контрастирования. При циррозе печени наблюдается повышение плотности паренхимы на 15-20HU по шкале Хаунсфилда уже в артериальную фазу контрастного усиления.
Диагностика цирроза печени на МРТ
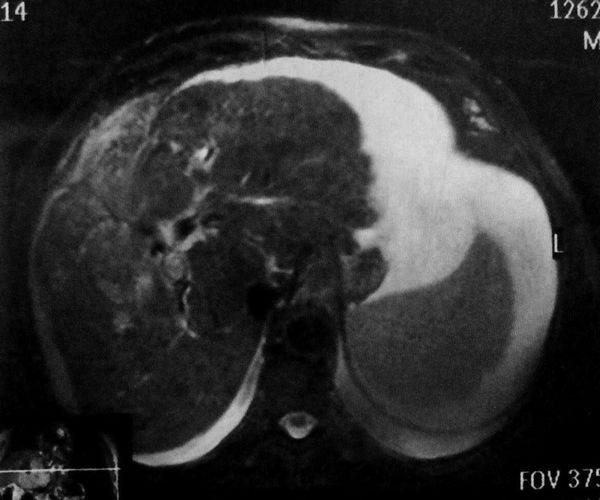
Весьма перспективной является МРТ исследование при циррозе печени. Прежде всего, этим методом хорошо обнаруживаются регенераторные узлы. Вследствие повышенного содержания в узлах гемосидерина в последовательности градиентного эхо появляется ферромагнитный эффект, и узлы отображаются как гипоинтенсивные структуры. На Т1 и Т2 взвешенных изображениях в последовательности спинового эхо большинство регенераторных узлов также выглядят гипоинтенсивными. Контрастное усиление регенераторных узлов происходит в портальную фазу исследования вследствие их преимущественно портального кровоснабжения. Фиброзные тяжи в Т1 имеют также гипоинтенсивный сигнал, в Т2 они скорее слегка гиперинтенсивны. Лучше фиброз визуализируется в отсроченную фазу контрастного усиления, когда соединительная ткань накапливает контрастное вещество, а в регенераторных узлах и в паренхиме оно уже не определяется. На Т1 эти зоны имеют гипоинтенсивный, а на Т2 , слегка гиперинтенсивный сигнал. Последовательности, чувствительные к движущейся крови, помогают в выявлении портосистемных коллатералей, не прибегая к внутривенному контрастированию.