Что это такое — пиодермия у детей? Выражаясь предельно просто — это группа гнойничковых заболеваний кожи у детей, которые возникают при попадании инфекционных возбудителей (микроорганизмов) и при снижении защитных сил организма. Нельзя не отметить, что на сегодняшний день гнойничковые поражения считаются наиболее часто встречаемыми поражениями кожи.
Причины

В роли возбудителей пиодермии наиболее часто выступают стафилококки и стрептококки. Вместе с тем вульгарные протеи, синегнойная палочка, микоплазмы, грибки и другие представители патогенной микрофлоры также способны спровоцировать гнойно-воспалительный процесс в коже. От больного к здоровому человеку патогенные микроорганизмы могут передаваться контактным путём. Кроме того, нередко фиксируются случаи развития аутоинфекции. Также выделяют немало предрасполагающих факторов к возникновению пиодермии у ребёнка:
- Постоянное загрязнение кожных покровов (например, частый контакт с травой).
- Поверхностная травматизация в результате ссадин, расчесов, порезов и т. д.
- Потёртости и мацерации при неправильном уходе за малышом.
- Слишком сухая кожа.
- Контакт с агрессивными химическими веществами.
- Переохлаждения и перегревания.
- Нарушение обмена веществ.
- Сбои в работе эндокринных органов (щитовидная железа, поджелудочная, надпочечники и др.).
- Вегетативный невроз (функциональное расстройство нервной системы).
- Болезни пищеварительной системы.
- Плохое питание.
- Недостаток витаминов.
- Проблемы с иммунитетом.
- Хронические инфекции.
Учитывая выраженность проявлений и симптомов пиодермии у детей, лечение может проходить в стационарных или домашних условиях.
Клиническая картина
В настоящее время ещё не принято единой классификации относительно гнойничковых заболеваний. Тем не менее многие специалисты их условно разделяют на поверхностные и глубокие, стафилококковые и стрептококковые пиодермии. К примеру, при стафилококковом поражении присутствует:
- Воспаление волосяного фолликула, потовой или сальной желез.
- Воспалительный процесс распространяется вглубь тканей.
- Местная гиперемия (покраснение) и повышение температуры.
- Гной густой жёлто-зелёного цвета.
Симптомы пиодермии у детей определяют клиническую форму заболевания. Для стрептококковой пустулы (гнойничка) характерно поверхностное расположение в области гладкой кожи. Гнойная полость имеет округлую форму с полупрозрачным содержимым.
Стафилококковая пиодермия
Основные клинические формы стафилококковой пиодермии:
- Остиофолликулит.
- Фолликулит.
- Фурункул.
- Карбункул.
Самая поверхностная форма стафилококковой пиодермии у детей — это остиофолликулиты. В устье волосяного фолликула формируется гнойничок (пустула) полушаровидной формы. По размеру может быть как чечевица. Верхушка плотная, внутри гной. Вокруг пустулы красноватый венчик. За 3–4 дня гнойничок проходит, не оставляя дефекта на коже.
Если возникает острый гнойный воспалительный процесс в фолликуле волоса, то тогда речь идёт о фолликулите. От предыдущей патологии отличается тем, что наблюдается инфильтрация и выраженная болезненность. При вскрытии выделяется гной и образовывается небольшая эрозия. Инфильтрат может полностью рассосаться или сформироваться рубец. Продолжительность течения составляет примерно 5 суток. В случае глубокого фолликулита, когда воспалительный процесс распространяется до дермы, образование рубца неминуемо.
Если воспаление фолликула и окружающих тканей носит острой гнойно-некротический характер, то ставят диагноз фурункул. Типичные признаки фурункула:
- Достаточно часто развивается из фолликулита.
- Место локализации — любой участок кожи, где есть волосяные фолликулы.
- По мере роста пустулы увеличивается болезненная инфильтрация.
- Может присутствовать повышенная температура, общая слабость, головная боль и т. д.
- После выхода гнойного содержимого обнаруживается некротический стержень.
- Очищение гноя и некротических тканей сопровождается уменьшением болезненности, стиханием воспалительного процесса и рассасыванием инфильтрации.
- Язва заживает и формируется рубец.
- Длительность течения фурункула в среднем до 10 дней.
Заразна ли пиодермия? Конечно, да. Будучи инфекционным заболеванием, пиодермией может заразиться любой человек, контактировавший с больным.
Стрептококковая пиодермия
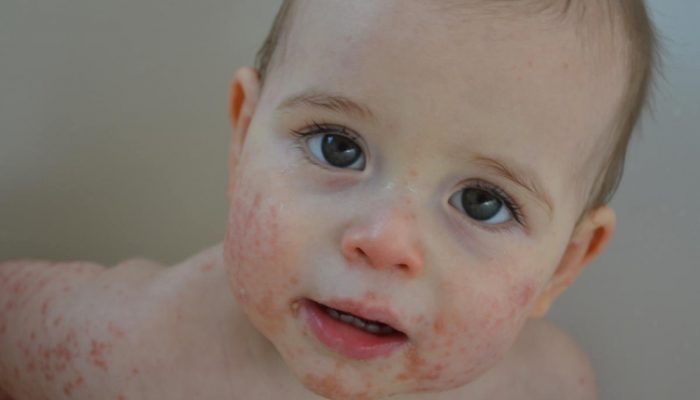
Согласно клинической классификации, стрептококковая пиодермия у детей может проявляться в следующих формах:
- Стрептококковое импетиго.
- Щелевидное импетиго (заеда).
- Буллёзное импетиго.
- Простой лишай.
- Сифилоподобное папулёзное импетиго.
- Эктима.
Для стрептококкового импетиго типично появление фликтен (поверхностно расположенных пустул). Пузырёк имеет дряблую покрышку и наполнен серозной или серозно-гнойной жидкостью. Вокруг фликтен можно обнаружить красный венчик (гиперемированная зона). После засыхания пустулы остаётся жёлтая корочка. Если её снять, выявляется эрозия. Фликтены склонны к периферическому росту. Следует отметить, что буллёзное импетиго чаще поражает кисти, стопы и голени. При этом размеры фликтен, как правило, превышают 10 мм. Верхушка пустул напряжена. Характерен медленный периферический рост элементов.
Для щелевидного импетиго (заеда) типичным является поражение углов рта. Беспокойство вызывает наличие небольшой болезненной щелевидной эрозии на фоне покраснения кожи. Обнаруживается отслоившаяся кожи, признаки инфильтрации. Случаи простого лишая чаще всего диагностируются у детей до 7 лет. Лицо и верхняя половина туловища считаются излюбленным местом локализации розовых пятен, имеющих округлую форму. Кроме того, эти пятна зачастую покрыты белыми чешуйками. Если чешуек слишком много, можно ошибочно полагать, что пятно белового цвета.
Пациенты с сифилоподобным папулёзным импетиго — в основном дети грудного возраста. Чаще поражаются ягодицы, половые органы и бёдра. Появляются быстро вскрывающиеся фликтены, образуя эрозивную поверхность и небольшой инфильтрат. Сходство с папулёзным сифилидом отразилось на названии патологии. Вместе с тем при сифилисе не отмечается острого воспаления, что характерно для сифилоподобного папулёзного импетиго.
Если определяется глубокая стрептококковая пустула, то это эктима. Сначала появляется небольшой пузырёк с серозной или серозно-гнойной жидкостью, который довольно-таки быстро засыхает, образуя жёлтую корку. Удалив её, обнаруживаем круглую или овальную язву. Присутствует сероватый налёт, дно язвы кровоточит. Процесс заживления продолжается на протяжении 14–20 дней. Остаётся заметный рубец и область пигментации.
Вопрос о лечении в домашних условиях без госпитализации в стационар решает исключительно врач-специалист, учитывая характер течения кожного заболевания и состояние пациента.
Пиодермия у новорождённых
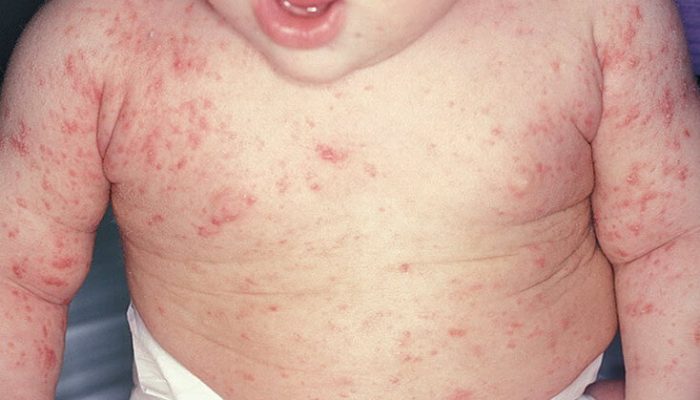
Клинически установлено, что в раннем детском возрасте гнойничковые заболевания кожи имеют целый ряд особенностей. Например, течение стафилококковой пиодермии у новорождённого, как правило, достаточно тяжёлое, поскольку до 42-х суток жизни не вырабатываются антитела. Заражение может происходить в период беременности или во время родов. Чем опасны стафилококковые пиодермии у новорождённых:
- Маленькие дети очень чувствительны к инфекции.
- Склонность к генерализации (распространению) инфекционного процесса.
- Высока вероятность возникновения сепсиса.
- Инфекция на коже может пройти, но сохраняется общая реакция организма.
Высыпания располагаются поверхностно. Содержимое может быть как прозрачным, так и полупрозрачным. Чаще всего наблюдается везикулопустулёз, при котором воспаляются устья потовых желез. Это воспаление носит гнойный характер. Если проводится адекватная терапия, распространение вглубь не происходит, инфильтрация не наблюдается и длительность болезни составляет около одной недели.
Более тяжёлое течение отмечается у эпидемической пузырчатки новорождённых. Происходит быстрое распространение поверхностных элементов по всей коже ребёнка. Выявляются большие участки эрозии. Если наблюдается злокачественное течение, определяется слияние эрозий в процессе периферического роста пузырей и отслойки кожи. Наиболее тяжёлая форма пиодермии у новорождённых детей — это эксфолиатиативный дерматит. Наблюдается быстрое увеличение пузырей, которые лопаются и образуют значительные эрозии. Параллельно с высыпанием фиксируются высокая температура, снижение веса, понос. Возможно появление пневмонии, отита и сепсиса.
Лечение
Как и чем лечить пиодермию у ребёнка? В первую очередь необходимо учитывать тяжесть, характер и распространённость патологического процесса. Поскольку инфекция передаётся контактным путём, следует оградить ребёнка от других детей. При выраженных формах заболевания ограничиваем посещение детсадов, школ и различных кружков. Лечение поверхностной пиодермии у детей можно проводить в домашних условиях. Особенности наружной терапии:
- Остиофолликулиты, фолликулиты, различные виды импетиго обрабатываются спиртовыми растворами, Фукорцином или Бриллиантовым зелёным.
- В случае необходимости вскрывают гнойничковые очаги, и область поражения промывают антисептическими растворами (например, Фурациллином).
- После обработки применяют противовоспалительные и антибактериальные мази (Синтомицин, Левомеколь, Тетрациклиновая и др.).
Пиодермия передаётся контактным путём (через рукопожатие, вещи, игрушки и т. д.).
Антибиотикотерапия

Если отмечается отсутствие терапевтического эффекта от наружного лечения или имеются глубокие поражения в области лица и шеи, которые осложнены воспалением лимфатических сосудов, показано применение антибактериальных препаратов. Успешность терапии напрямую зависит от правильного выбора антибиотика, который должен отвечать следующим условиям:
- Достаточная эффективный в отношении всех предполагаемых возбудителей.
- Способен достигать патологического очага в терапевтической концентрации.
- Безопасен для детского организма.
- Хорошо переносим пациентом.
Для лечения пиодермии у детей в домашних условиях рекомендуют использовать антибактериальные препараты для приёма внутрь. Если назначена ступенчатая терапия, то сначала вводят антибиотики внутримышечно или внутривенно, а затем переводят на приём внутрь. Переход возможен лишь в том случае, когда наблюдается положительная динамика. В среднем это происходит на 3–5 сутки.
Сегодня широкое применение нашли антибактериальные препараты из группы макролидов. Следует отметить, что тетрациклины можно использовать для лечения детей, возраст которых старше 8 лет. В тяжёлых ситуациях обращаются к цефалоспоринам. Не забываем, что выбор препаратов и продолжительность терапевтического курса определяет исключительно лечащий врач.
Иммунотерапия
Улучшить функциональное состояние иммунной системы помогает применение специфической и неспецифической иммунотерапии. Хронические и рецидивирующие формы заболевания являются показаниям к её назначению. В качестве специфической иммунотерапии могут прибегнуть к применению стафилококкового анатоксина, бактериофага, антифагина и иммуноглобулина. Также успешно применятся стрептококковая вакцина и бактериофаг. Введения лекарств осуществляют в соответствии с общепринятыми рекомендациями по проведению иммунотерапии. При тяжёлых течениях, особенно ослабленным детям, назначают иммуномодулирующие средства (Изопринозин, Активин).
Профилактика
Медицинский персонал должен уделять особое внимание профилактике стафилококковой и стрептококковой инфекции в родильных домах и педиатрических отделениях. Если соблюдать правила гигиены и ухода за ребёнком, своевременно обращаться за квалифицированной помощью по поводу любых болезней, вести здоровый образ жизни и правильно питаться, можно существенно снизить уровень заболеваемости гнойной патологией кожи у детей.